Stres w brudnej strefie

W pracy muszą być gotowi na wszystko. Narażeni na agresję, niedoceniani, kiepsko opłacani, skarżący się na brak szacunku, codziennie przychodzą do szpitali i przychodni, wsiadają do karetek i walczą z koronawirusem. Pod koniec dnia zmęczeni, z odciśniętymi śladami maski na twarzy, mogą liczyć jedynie na brawa na balkonach. Nie narzekają jednak. Robią swoje.
Jak na froncie
- Przez siedem lat w pogotowiu sporo się działo. Kilka miesięcy temu rzucił się na mnie pacjent przewożony w karetce. Omal nie połamał mi rąk. Uratował mnie kierowca. Podczas innej interwencji pacjentka przystawiła mi nóż do gardła – opowiada Marta Kołnacka.
Nie spodziewała się, że koronawirus będzie dla niej oznaczał utratę pracy, a jej wpis w mediach społecznościowych stanie się medialnym newsem. Rzeczywistość Przemka Błaszkiewicza, pielęgniarza ze szpitala w Poznaniu, zmieniła się 12 marca.
- To wtedy dowiedziałem się, że szpital, w którym pracuję, został przekształcony w szpital jednoimienny. Do pracy przyszedłem kilka dni później i przyznaję, byłem przerażony – opowiada.
Barbara*, perfuzjonistka ze szpitala kardiologicznego, pierwsze dni po pojawieniu się wirusa w Polsce zapamiętała jako wyjątkowo trudne. Na oddziale dominował strach i poczucie zagrożenia.
- Ciężko to przeżyłam. Panował chaos. Nie było żadnych procedur. Wytyczne z ministerstwa nie znajdowały pokrycia w szpitalnej rzeczywistości. Nikt niczego nie wiedział na pewno. Do tego moi koledzy trafiali na kwarantannę. W nerwach czekaliśmy na ich wyniki. Nie wiedziałam, co ze mną będzie, jeśli okaże się, że są zarażeni. Nie wiedziałam, czy mogę pójść do pacjentów, którzy mnie potrzebują, czy czekać na te wyniki – mówi.
Krystyna jest pielęgniarką z 30-letnim stażem. Pracuje w izolatkach septycznych. – Teraz jestem w zespole zgłoszonym do pracy na oddziale dla pacjentów z COVID-19. Był taki moment, że się naprawdę bałyśmy, nakręcałyśmy się tym wszystkim.
[Zobacz galerię zdjęć pielęgniarza Przemysława Błaszkiewicza pt. Walka z COVID-19 w obiektywie pielęgniarza, która jest uzupełnieniem reportażu]
Okiem eksperta: Pracownicy medyczni stale obcują z zagrożeniem, podobnie jak żołnierze. Różnica jest taka, że czołg widać, a tego wirusa nie widać. Jednak zagrożenie jest realne. Ta świadomość sprawia, że medycy doświadczają klasycznych objawów stresu pola walki. Mówimy o nim wtedy, gdy doświadczamy przeciążenia organizmu warunkami zewnętrznymi, a te warunki zagrażają naszemu życiu. Tego ryzyka jesteśmy cały czas świadomi i do tego jest ono długotrwałe.
Ekspertem jest Jacek Wiszniowski, instruktor psychologii konfliktu Grom Group, działający jako wolontariusz Fundacji Niezapomniani, wspierającej rodziny żołnierzy i funkcjonariuszy; prowadził szkolenie z psychologii konfliktu m.in. dla pracowników Instytutu Matki i Dziecka.
Bez procedur
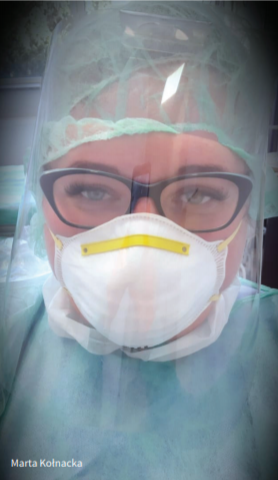 Marta jest przekonana, że z koronawirusem zetknęła się, zanim został potwierdzony pierwszy oficjalny przypadek chorego w Polsce. Jednak w pamięci zostanie jej interwencja z 16 marca.
Marta jest przekonana, że z koronawirusem zetknęła się, zanim został potwierdzony pierwszy oficjalny przypadek chorego w Polsce. Jednak w pamięci zostanie jej interwencja z 16 marca.
- Jechaliśmy do pacjenta. Zapytaliśmy, czy ma gorączkę. Odpowiedział, że nie. Zmierzyliśmy, miał ponad 39ᵒC. Chwilę później okazało się, że od czterech dni kaszle. Mówił, że nigdzie nie wychodzi. Nie wziął pod uwagę wyjść do sklepu, przychodni i w inne miejsca. Nie byliśmy zabezpieczeni. Nie wiedzieliśmy, co robić. Sanepid zdecydował, że do czasu uzyskania wyników testu tego pacjenta pozostajemy na kwarantannie – mówi.
Kwarantannę mieli przejść w zaparkowanej na placu przed bazą karetce. Miała trwać 18 godzin. Mijały powoli. Informacji nie było.
- Jesteśmy do tego przyzwyczajeni. Zawozimy pacjenta do szpitala i nigdy się nie dowiadujemy, że miał jakąś zakaźną chorobę.
W połowie marca nie było jeszcze zasad odbywania takiej kwarantanny.
- Przez 5 godzin nikt się nami nie interesował. To znajomi o nas dbali. Ktoś nam kupił wodę, ktoś przyniósł obiad. Znalazłam toaletę, z której mogliśmy korzystać.
W tym czasie Przemek z niepokojem myślał o powrocie do pracy. Na własną rękę szukał informacji, jak się zabezpieczyć.
- Nie było szkolenia, żadnych wytycznych, procedur. To było szaleństwo, na które nie czułem się gotowy. Baliśmy się każdego pacjenta z gorączką powyżej 38 stopni – mówi.
Źródłem wiedzy stały się dla niego portale prowadzone przez ratowników, pielęgniarki, lekarzy. Tłumaczyli dane pozyskane od lekarzy z Chin.
- To od nich wiedzieliśmy, jakie środki ochrony są wymagane. Informacje z ministerstwa nie były jednoznaczne. Co dwa dni coś się zmieniało. Jednego dnia maska, fartuch flizelinowy i rękawiczki lateksowe miały być wystarczającymi środkami ochrony osobistej. Dwa dni później okazało się, że niezbędny jest kombinezon, maska, przyłbica, ochrona oczu. Z 40 osób, które pracują na oddziale, sześć odeszło na różne formy urlopów. Czuliśmy bunt, że z dnia na dzień zaczęto nas traktować jak powołanych do służby żołnierzy – przyznaje.
Przemek w swoim poznańskim mieszkaniu uczył się z filmów instruktażowych na YouTubie prawidłowego wkładania odzieży ochronnej. Tymczasem na placu przed pogotowiem w Warszawie dochodziła 17.00. Frustracja Marty rosła. Obok stała druga karetka. Jej załoga również siedziała w zamkniętym samochodzie. Marcie puściły nerwy.
„Pacjencie, nie oszukuj. Dyrektorze, traktuj nas jak ludzi, a nie gówno” – napisała na swoim internetowym profilu. Jej wybuch przyniósł nieoczekiwane skutki. Od tamtej pory dyspozytorzy prowadzą wywiad z pacjentem, sondując prawdopodobieństwo zarażenia koronawirusem, a kwarantanna nie odbywa się w samochodach. Jednak Marta nie pracuje już w pogotowiu.
- Dwa tygodnie później znalazłam w swojej skrzynce pisemne wypowiedzenie. Zostało wystawione kilka dni po mojej wypowiedzi.
W mediach pojawiła się informacja, że ratowniczka dostała drugą szansę i została przywrócona do pracy.
- Też o tym czytałam, ale nikt ze mą o tym nie rozmawiał. Nawet jeśli taka rozmowa się odbędzie, nie wiem, czy wrócę. Pracuję także jako pielęgniarka w szpitalu. Tam również stykam się z pacjentami podejrzanymi o COVID-19, ale jestem odpowiednio zabezpieczona. Mamy dokładnie opisane sposoby postępowania w każdej sytuacji – mówi.

Atak na wroga
Marta dwukrotnie podczas dyżuru wchodzi do strefy brudnej. Spędza tam po 3 godziny.
Pierwszego dnia po powrocie do pracy Przemek miał okazję sprawdzić, czego się nauczył z internetu.
- Przeszedłem pierwszą śluzę, potem śluzę brudną. Znalazłem się w brudnej strefie. A w niej spotkałem 30 kaszlących osób, z gorączką i dusznością. Potem nerwy minęły. Przywykliśmy. Zadecydowała dobra atmosfera. To, że tworzymy dobry zespół. Zadziałał automatyzm, zadaniowość. Już nie myślę o zagrożeniu – mówi.
Gdy Przemek pracuje w brudnej strefie przez cztery godziny, nie je, nie pije, nie korzysta z toalety.
- Człowiek zakłada kombinezon i odcina się od zewnętrznej rzeczywistości. Koncentruje się na pracy, która jest fizycznie wymagająca. Dla nas pobyt w strefie czerwonej nie wiązał się ze szczególnym stresem – mówi dr Paweł Szczuciński, który z zespołem Polskiego Centrum Pomocy Międzynarodowej (PCPM) spędził we włoskim szpitalu w Brescii 10 dni.
Okiem eksperta: Procentowo szansa na złe zdarzenie nie jest tak wielka jak w przypadku żołnierza pod ostrzałem. Stres jednak wiąże się nie tylko z samym zagrożeniem, ale również z uciążliwością sytuacji, np. tym, że muszę nosić mało wygodne stroje, które mnie uciskają, powodują ból i wykwity. To nieprzyjemne doznanie. Podobne do tego, które ma żołnierz czekający na rozkaz do szturmu i niewiedzący, co go czeka za chwilę, za dzień, za kilka dni.
Dla medyków z PCPM Lombardia nie była pierwszą misją, nie była nawet najbardziej niebezpieczną.
- Była jednak wyjątkowa. Przyszło nam pracować w kraju, który wszyscy znamy. Spędzamy tam urlopy, przyjeżdżamy pozwiedzać, pojeździć na nartach. Odprężyć się. To kraj, który kojarzy się nam z relaksem, bezpieczeństwem, wypoczynkiem, przyjemnościami. Tymczasem zastaliśmy miasto-widmo. Na mnie, osobie, która uwielbia Włochy, ta pustka zrobiła piorunujące wrażenie. Do końca pobytu towarzyszyło mi uczucie smutku, że to się dzieje właśnie tutaj, w tym azylu – mówi dr Szczuciński, psychiatra i pediatra.
Do zespołu PCPM trafiają wyselekcjonowani ludzie. Przechodzą 24-godzinną selekcję, podczas której stają przed trudnymi zadaniami. Są ze sobą zgrani, przygotowani do pracy i na niej skupieni. Włoscy lekarze również na pierwszym miejscu stawiają ratowanie chorych. Nie są jednak wolni od emocji.
- Aż 95 proc. ich czasu to skupienie na pracy. Nie tracą przy tym swojej pogody ducha. Bywały jednak sytuacje, zwłaszcza podczas nocnego dyżuru, gdy tej pracy było trochę mniej i uzewnętrzniali swoje emocje. Było widać łzy w oczach, gdy mówili o tragedii swoich miast. Każdy kogoś stracił. Były nawet osoby, które ze swojego otoczenia straciły po kilkadziesiąt osób. Jedna z lekarek popłakała się, gdy mówiła, że nie ma już siły informować rodzin o tym, że zmarł ich bliski, ale nie będą mogli wziąć udziału w pogrzebie, a ciało zostanie skremowane – mówi dr Szczuciński.

Gdy zamyka oczy, nie widzi już scen z Włoch. Wracają do niego wspomnienia z innej misji.
- Zdarza mi się, że gdy na oddziale w Polsce badam dziecko, wracają do mnie obrazy dzieci syryjskich uchodźców. Przypominają się okoliczności, w których je spotkałem. Na szczęście COVID-19 w mniejszym stopniu dotyczy dzieci – przyznaje lekarz.
W zespole dr. Szczucińskiego kwestię obciążenia ludzkimi dramatami traktuje się poważnie. On sam energię czerpie z pracy, która jest także jego pasją. Równowagi szuka w podróżach, obcowaniu z naturą i czasie spędzanym z rodziną. Marta ze swoim partnerem, także pracownikiem pogotowia, spędza czas w ogrodzie. Krystyna odzyskała już spokój.
- Człowiek może się do wszystkiego przyzwyczaić. Pamiętam czasy, gdy pojawił się HIV. Obawialiśmy się pracy z pacjentem z AIDS, a teraz wykonuje się u nas operacje także i u takich pacjentów. Podchodzimy do pracy z takimi chorymi racjonalnie, z mniejszym strachem. Były też inne niebezpieczne sytuacje. Pracuję przy pacjentach zakażonych, co wymaga dużej dyscypliny i higieny pracy. Stosujemy odpowiednie procedury. Przed koronawirusem mieliśmy pacjenta z bardzo niebezpieczną bakterią – mówi Krystyna, która ceni sobie czas spędzany z koleżankami i rowerowe wycieczki z mężem. Tak odzyskuje siły, by sprostać obowiązkom.
Okiem eksperta: Jeśli pojawia się stresor, wytwarza się w nas adrenalina i kortyzol. To dopalacze, przyspieszacze. Można wtedy uciekać albo walczyć, czyli podjąć wysiłek, w czasie którego te hormony się spalają i wszystko wraca do normy. Problem zaczyna się wtedy, gdy przeżywamy stres, ale nie możemy się ruszać. Gdy musimy siedzieć w miejscu i wykonywać obowiązki. Hormony stresu kumulują się w człowieku i przestaje się on regenerować. Staje się bardziej podatny na choroby. Adrenalina wyłącza układ odpornościowy. Za dużo i za długo na adrenalinie i kortyzolu, a stajemy się drażliwi, źle nam się myśli. Nasz dobrostan się pogarsza. Stajemy się coraz mniej produktywni, aż dochodzi do pełnego wypalenia. Ten mechanizm trzeba znać. Nie mając tej wiedzy, człowiek nie wie, co się z nim dzieje, i zaczyna się jeszcze bardziej stresować. Dezorientacja jest jednym z gorszych stresorów. Odreagowanie nie jest luksusem, a koniecznością.
Odtruć organizm
Barbara nie czuje się na siłach, by szukać odskoczni od pracy.
- Czasem pod koniec tygodnia nie mamy już siły, by się do siebie odzywać na oddziale. Najbardziej pomaga mi po prostu sen – mówi.
Przywykła do nowych warunków. Informacji o wynikach testów kolegów z kwarantanny nigdy nie dostała. Założyła, że były negatywne.
Pandemia jest powodem pogorszenia się nastroju także osób niezwiązanych ze środowiskiem medycznym.
- Po powrocie z Włoch to psychiatria stała się bardziej istotnym elementem mojej pracy. Pogorszyła się sytuacja związana ze zdrowiem psychicznym Polaków i jest to zrozumiałe. Mają teraz więcej problemów w dostępie do lekarzy, z pracą, w codziennych sprawach. Pacjentów przybywa. Mamy pełne ręce roboty. Na szczęście ratują nas e-recepty. Możemy korzystać z teleporad. Dzięki temu nie muszę narażać pacjentów na podróże, na stykanie się ze sobą i potencjalne ryzyko – mówi dr Szczuciński.

Okiem eksperta: Ludzie są stworzeni do radzenia sobie z obciążeniami fizycznymi. Podczas organizowanego przez nas ekstremalnie męczącego biegu Grom Challenge – Siła i Honor zawodnicy mijają metę brudni, ubłoceni, umordowani, ale przeszczęśliwi. Dzieje się tak, bo ruch sprawia, że mogą odreagować. W sytuacji lekarzy, salowych, pielęgniarek, ratowników jest odwrotnie. Doznają stresu, ale jest on związany z obciążeniem mentalnym. Medycy nie mogą sobie biegać, skakać, krzyczeć. Są w pracy. I muszą w niej wytrwać. Do tego dochodzi stres wirtualny. Gdy myśli się o rzeczach trudnych, wyobraża sobie jakieś koszmary, to hormony stresu uwalniają się tak samo jak w realnej sytuacji. Rozwiązaniem jest ruch. Jeśli włączę sobie np. program crossfitowy, to przez godzinę wypalę w sobie ten stres. Mogę potem pójść pod prysznic i jestem zregenerowany. Jeśli tego nie zrobię, nie będę mógł spać. Zamiast snu będę przerabiał w głowie obrazy. To zresztą nie musi być crossfit. Wielu naszych kolegów z różnych jednostek to dzisiaj osoby z orzeczoną jakąś niepełnosprawnością. Mieliśmy połamane kończyny, ponaciągane i pozrywane więzadła, urazy akustyczne i mechaniczne, ale nadal jakoś ćwiczymy i non stop się ruszamy. Każdy może się ruszać, tylko trzeba ten ruch odpowiednio dobrać do siebie. Satysfakcja z pokonania własnych słabości jest czymś rewelacyjnym. Ruch powinien być nawykiem życiowym, naszym codziennym obowiązkiem.
 W lipcu Przemek zostanie ojcem. Aby nie narażać swojej ciężarnej żony, po dyżurze nie wraca do domu. Od początku kwietnia mieszka w hotelu, tak jak wielu poznańskich medyków. Święta spędził samotnie. Miał wtedy dyżur. Nie będzie go przy żonie, gdy urodzi się ich syn.
W lipcu Przemek zostanie ojcem. Aby nie narażać swojej ciężarnej żony, po dyżurze nie wraca do domu. Od początku kwietnia mieszka w hotelu, tak jak wielu poznańskich medyków. Święta spędził samotnie. Miał wtedy dyżur. Nie będzie go przy żonie, gdy urodzi się ich syn.
- Nie tak to planowaliśmy. Przeraża mnie, że minie trochę czasu, zanim zobaczę syna. Cały czas pytam lekarzy, czy będę go mógł bezpiecznie wziąć na ręce.
Przemek nie skupia się na negatywnych aspektach pracy. W wolnym czasie czyta książki. Wrócił do fotografii, która kiedyś była jego pasją. Fotografie ilustrujące ten tekst są jego autorstwa.
- To nie jest czas na czarne myśli. Mam dużo planów. Planujemy z żoną zakup mieszkania, remont. Myślimy o przyszłości. Ten czas będziemy kiedyś wspominać. Opowiem synowi o tym specyficznym momencie, gdy on się jeszcze nie urodził, a jego tata walczył z wirusem – mówi Przemek.
Okiem eksperta: Uciski, bóle, napięcia, kłopoty z oddychaniem to sygnały, że trzeba zacząć działać. Jednak krańcową rzeczą, najważniejszą, są sprawy związane z psychiką. Jeśli obserwuję niemożność skupienia myśli i koncentracji, zapominanie różnych rzeczy, a do tego byle co mnie denerwuje, sprawa robi się poważna. Trzeba się ruszać i odciąć od bodźców. Człowiek, oglądając złe wiadomości, postrzega rzeczywistość jako ciągłe zagrożenie. To dokładnie tak samo zatruwa organizm, jakby próbował nas pożreć prawdziwy lew. Wolontariusze Fundacji Niezapomniani znają tysiące takich historii. Trzeba znaleźć czas na ciszę, regenerację, muzykę, książkę i dobre relacje z ludźmi.
Komentarze
brak komentarzy
Polecamy
Co nowego
- Choroba Parkinsona nie śpi - z jakimi wyzwaniami mierzą się pacjenci i ich opiekunowie?
- Zdobywać szczyty, pokonywać doliny
- Poznań: trwają zapisy na konferencję „Bezpieczny senior”
- MIVA Polska przekazała w ub. r. fundusze na 499 wózków dla niepełnosprawnych w krajach misyjnych
- Edukacja zdrowotna w szkołach od 2025 roku

![kadr z filmu Mateusz Jarecki. Mądrość dziennikarza [FILMIK]](/files/nowe.niepelnosprawni.pl/public/2024/wideorozmowa_jarecki.jpg)
Dodaj komentarz